Incidence à long terme des cancers après un premier traitement pour une artériopathie périphérique symptomatique - une analyse des données des demandes de remboursement de l'assurance maladie.
INTRODUCTION
Vingt pour cent des allemands âgés de plus de 70 ans sont atteints d’artériopathie des membres inférieurs (AOMI) induisant une augmentation des coûts de santé. Les patients AOMI présentent un risque plus élevé de survenue d’évènements cardiovasculaires par rapport à la population générale et ceci impacte leur espérance de vie. Ces complications cardiovasculaires ont été largement étudiées. La survenue de maladie cancéreuse a été par contre très peu évaluée alors qu’elle représente la seconde cause de mortalité dans la population générale en Allemagne. De plus AOMI et cancer ont un impact médical et économique important et croissant.
Le but de l’étude est de comparer l‘incidence de cancer chez les patients ayant une AOMI symptomatique par rapport à une population générale allemande de référence (année 2012).
PATIENTS ET METHODES
Il s’agit de l’analyse d’une cohorte de patients ayant fait des demandes de remboursement auprès d’une des plus grandes assurances maladie d’Allemagne (BARMER) entre janvier 2008 et décembre 2017, les patients ayant une AOMI de stade II, III ou IV de la classification de Leriche et Fontaine (AOMI symptomatique). Les patients étaient ensuite suivis jusqu’au diagnostic de cancer. Après ajustement à l’âge et au sexe, les ratios d’incidence standard (SIR) de cancer étaient comparés avec ceux de la population de référence choisie.
RESULTATS
Quatre-vingt-seize mille cinq cent vingt-huit patients âgés de plus 40 ans présentant une AOMI ont été inclus : 47 % de femmes, moyenne d’âge de 72 ans, 44 % AOMI stade II, 13,4 % AOMI stade III, 42,5 % AOMI stade IV.
En comparaison de la population générale, les femmes et les hommes avec AOMI avaient respectivement un risque significativement plus élevé d’incidence de cancer pulmonaire (SIR 3,5 vs 2,6), de vessie (SIR 3,2 vs 4,0), du pancréas (SIR 1,4 vs 1,6) et du colon (1,3 vs 1,3). Par contre, le risque pour le mélanome, le cancer du sein, de l’utérus et de la prostate n’était pas significativement différent (cf. figure 1).
Pour le cancer du poumon, l’incidence était augmentée dans tous les groupes d’âge sauf chez les plus de 85 ans. Pour les femmes, la plus grande différence était observée pour la tranche d’âge des 60-65 ans, et pour les hommes âgés de 65-70 ans. Pour le cancer de la vessie, l’incidence était augmentée dans tous les groupes d’âges. Pour les femmes, la plus grande différence était observée pour la tranche des 60-65 ans, et pour les hommes âgés de 80-85 ans. Pour le cancer du côlon, la plus grande différence d’incidence chez les femmes était observée pour celles âgées de 65-70 ans, et chez les hommes de 75-80 ans (cf. figure 2).
Pour le cancer de la vessie, du côlon et du pancréas, les hazards cumulés pour les femmes et les hommes étaient respectivement de 1 % et 3,2 %, 2,2 % et 2,8 % et 0,7 % et 0,9 %. Après 5 ans de suivi de l’AOMI, 8 % des patients avaient un cancer. Durant le suivi de 10 ans, 6,5 % de femmes et 4 % d’hommes ont développé un cancer du poumon.
DISCUSSION
Il s’agit de la plus grande cohorte ayant étudié l’incidence des cancers après traitement de l’AOMI. Peu d’études ont analysé ce sujet. Pehrson (1) et al ont trouvé, dans une cohorte de 63 921 patients de moins de 80 ans à Stockholm, un SIR plus élevé pour les cancers pulmonaires, de la vessie et du pancréas, ainsi qu’un SIR plus élevé pour le larynx, le pharynx et le pancréas chez les hommes. Pour Andersson et al (2), les 3 cancers les plus fréquents étaient les cancers du côlon, de la vessie et du poumon. Pour Onega (3), il s’agissait des cancers pulmonaires, suivis du cancer de la langue et du larynx. Il semblerait que les cancers oropharyngés aient une incidence plus accrue dans les pays nordiques. Rantner et al (4) ont rapporté dans une étude de 255 hommes ayant une AOMI de stade II et suivis pendant 7 ans que la mortalité par cancer représentait la cause la plus fréquente de mortalité, résultat confirmé par l’étude de Fiotti (5). Les études plus anciennes de Naschitz (6) et de Jelnés (7) réalisées en 1986 et 1987 n’ont pas montré d’augmentation de l’incidence du cancer chez les patients avec AOMI. La mortalité par cancer chez les patients AOMI a augmenté au cours des dernières décennies (4, 5, 8), probablement en raison de l’augmentation de l’espérance de vie des patients AOMI. A part les études de Natschitz (6) et Jelnés (7), les différentes publications (1-5) ont montré une augmentation de l’incidence des cancers chez les patients avec AOMI en comparaison de la population générale. L’explication la plus évidente est certainement l’existence d’un facteur de risque commun à l’AOMI et au cancer, à savoir le tabagisme.
L’autre résultat de l’étude de Kaschwich est que certains cancers surviennent plus précocement par rapport à la population générale, comme par exemple le cancer pulmonaire qui apparait 15 ans plus tôt chez les hommes par rapport à la population générale. Ceci peut-être lié au fait que les patients AOMI fument plus que la population générale.
LIMITES DE L’ETUDE
La limite principale de l’étude est liée au fait que les données proviennent de demandes de remboursement faites à une assurance maladie allemande. Il ne s’agit pas de données collectées dans un but d’évaluation scientifique. Cependant ces demandes de remboursement découlent du codage de maladies et de leurs évolutions. Une validation externe régulière de l'échantillon a été effectuée par un service indépendant et des preuves évaluées par des pairs sont disponibles, montrant d'excellents résultats pour la mortalité et les principaux résultats des données administratives. Par ailleurs, des biais de recrutement sont à retenir : le fonds d'assurance concerné ne couvre qu'une partie de la population totale allemande et 10 % des allemands ont une assurance privée, ce qui pourrait peut-être induire un biais de sélection. Des méthodes de standardisation communément acceptées (âge, sexe) ont été utilisées pour résoudre ce problème. Enfin, les patients inclus avaient justifié d’une hospitalisation, ce qui n’était peut-être pas le cas de tous les patients AOMI. Néanmoins, les patients AOMI symptomatiques traités sans être hospitalisés sont peu nombreux.
CONCLUSION
Les patients ayant une AOMI symptomatique ont un risque plus élevé de développer un cancer à long terme et notamment un cancer pulmonaire, de la vessie, du colon et du pancréas. Cette étude montre que les hazards cumulés d’incidence des cancers augmentent linéairement au cours des 2 premières années après le traitement d’une AOMI et ceci pourrait être expliqué par la poursuite du tabagisme. Les patients AOMI devraient donc bénéficier d’un dépistage de cancer et le sevrage tabagique devrait être un objectif de Santé Publique.
*SIR : standard incidence ratio
1 Pehrsson SK, Linnersjö A, Hammar N. Cancer risk of patients with ischaemic syndromes. J Intern Med. 2005;258:124–32.
2 Andersson TML, Engholm G, Brink AL, Pukkala E, Stenbeck M, Tryggvadottir L, et al. Tackling the tobacco epidemic in the Nordic countries and lower cancer incidence by 1/5 in a 30-year period – The effect of envisaged scenarios changing smoking prevalence. Eur J Cancer. 2018;103:288–98.
3 Onega T, Baron JA, Johnsen S, Pedersen L, Farkas D, Sørensen H. Cancer Risk and Subsequent Survival after Hospitalization for Intermittent Claudication. Cancer Epidemiol Biomarkers Prev. 2015;24(4):744–8.
4 Rantner B, Kollerits B, Pohlhammer J, Stadler M, Lamina C, Peric S, et al. The fate of patients with intermittent claudication in the 21st century revisited-results from the CAVASIC Study. Sci Rep. 2017;8:1–11.
5 Fiotti N, Altamura N, Cappelli C, Schillan M, Guarnieri G, Giansante C. Long term prognosis in patients with peripheral arterial disease treated with antiplatelet agents. Eur J Vasc Endovasc Surg. 2003;26:374–80.
6 Naschitz JE, Schechter L, Chang JB. Intermittent claudication associated with cancer – case studies. Angiology. 1987;38:696–704.
7 Jelnes R, Gaardsting O, Jensen KH, Bækgaard N, Tønnesen KH, Schroeder T. Fate in intermittent claudication: Outcome and risk factors. Br Med J (Clin Res Ed). 1986;293:1137–4011.
8 Taute BM, Thommes S, Taute R, Podhaisky H. The possible risk of cancer in claudicants. Angiology. 2011;62:579–84.
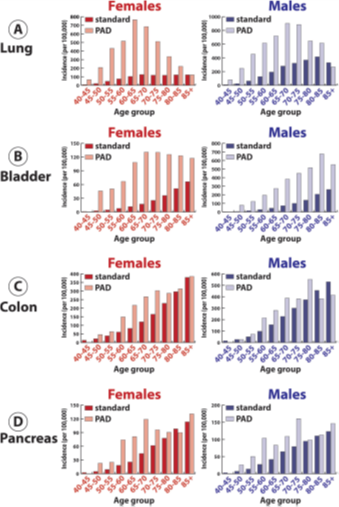
Figure 1. Incidence selon le sexe des cancers les plus fréquents en fonction de l’âge : A) Poumon B) Vessie C) Colon D) Pancréas. PAD : artériopathie périphérique.
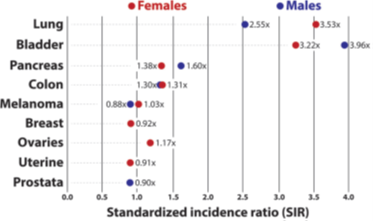
Figure 2. Ratio d’incidence standardisé des cancers chez les patients avec AOMI en comparaison avec la population allemande standard en 2012.
